A psoríase é unha enfermidade inflamatoria da pel. Ocorre cando o sistema inmunitario funciona mal. O desenvolvemento da enfermidade divídese en etapas claras: aparición, progresión, estabilización e regresión. As diferentes etapas da psoríase difiren na aparición de manchas e erupcións cutáneas, prurido adolorido e inflamación extensa da pel.
Por que é necesario distinguir entre as etapas de desenvolvemento da enfermidade e cales son as características do curso da psoríase ao comezo do desenvolvemento e no proceso de recuperación?
Por que precisa coñecer as fases da psoríase
A división da psoríase en etapas é utilizada polos médicos para a elección correcta dos métodos terapéuticos. O complexo de medicamentos e axentes externos que se prescriben para o tratamento da inflamación depende da fase de desenvolvemento da enfermidade. Ao comezo da manifestación da enfermidade, é necesaria unha terapia xeral: complexos vitamínicos, dieta, tratamento aséptico externo da erupción cutánea, por exemplo, un curso de procedementos UV. Tamén se prescriben medicamentos que estimulan a limpeza dos intestinos, vasos sanguíneos e fígado. Asegúrese de realizar unha corrección do estado psicoemocional por un neuropatólogo ou psicólogo.
Na fase inicial da enfermidade, non usan medicamentos potentes que extinguen o sistema inmune, non prescriben ungüentos hormonais. Estes medicamentos teñen unha gran lista de efectos secundarios, polo que só se prescriben cando é imposible prescindir deles.
Psoríase: tratamento en fase aguda e en remisión
No caso dunha evolución aguda da enfermidade, prescríbense varios medicamentos de varias accións. Os inmunosupresores e os glicocorticosteroides úsanse a miúdo para aliviar a inflamación e reducir a coceira. Os tratamentos externos compleméntanse con terapia fotoquímica, con ultrasóns e con láser. Ademais, prescríbense axentes para o tratamento antiséptico da pel danada.
Nun estado estabilizado, continúan tomando medicamentos hormonais antiinflamatorios, reducindo gradualmente a súa dose. Para restaurar a pel danada, prescríbense pomadas con efecto rexenerador.
En remisión: apoia o corpo. Nutrición correcta, toma complexos de vitaminas e minerais para restaurar a inmunidade.
Puntualidade do tratamento
Canto antes se inicia o tratamento, máis fácil é controlar a psoríase. A terapia oportuna limita a propagación da inflamación da pel, reduce a súa extensión e evita as recaídas posteriores da descamación. Dado que a psoríase a miúdo confúndese cunha erupción alérxica nunha fase inicial, é necesario coñecer os seus signos iniciais para non perder a aparición dunha enfermidade da pel.
Nota: os médicos seguen investigando as causas da psoríase. Pero definitivamente sábese que a inflamación psoriásica da pel non é contaxiosa. Non se pode recoller dunha persoa enferma ou dunha infección en caso de lesións. Este é o noso propio fracaso persoal no corpo humano.
A causa da psoríase é un fallo inmunitario, que pode ser causado por varios factores. Estrés severo, intoxicación (incluídos medicamentos potentes, residuos industriais, alcol), infección previa.
A psoríase é difícil de tratar. A enfermidade é propensa a recidivas, recaídas. E a terapia en si é sintomática. Consiste en evitar a aparición de novas manchas e aliviar a picazón existente na pel.
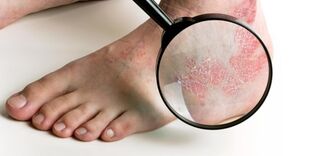
Que fase da psoríase chámase inicial? Como distinguir a psoríase precoz da erupción por diátese? E como se desenvolverá a enfermidade no futuro?
Psoríase: etapa inicial
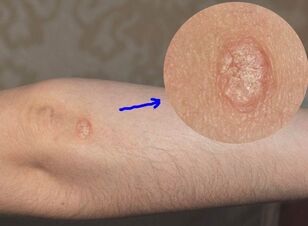
A primeira aparición de psoríase na pel semella espiñas. Na maioría das veces, a erupción aparece nas curvas dos cóbados e xeonllos ou en lugares onde a roupa está ben presionada ao corpo (por exemplo, baixo o cinto na cintura). As erupcións cutáneas tamén poden aparecer ao longo do bordo do cabelo e debaixo do cabelo, arredor das uñas e nas placas das uñas. Ás veces a psoríase prodúcese nos pés e nas palmas.
Case sempre a psoríase maniféstase simétricamente: nos cóbados de ambas as mans, nos dous lados da parte inferior das costas ou nos dous xeonllos. As espiñas (en terminoloxía médica - pápulas) na fase inicial teñen un aspecto modesto. Teñen:
- Rosa ou vermello;
- Borde nítido e borroso;
- Tamaño pequeno: a espinilla na base non supera os 2 mm;
- Forma plana: pequenas espiñas puntuais ao comezo da enfermidade case non teñen protuberancia, polo que parecen manchas.
A medida que a enfermidade avanza, aparecen folerpas de pel descascada nas espiñas. Son grises ou prateadas, sobre o fondo dunha espiña vermella parecen brancas.
A aparición de escamas vai acompañada de picor grave. Se non resistes e rabuñaches, elimínanse as escamas, deixando ao descuberto as zonas brillantes de pel nova e rosa. É moi delgado, vulnerable, con arañazos prolongados de pápulas con coceira: está ferido, sangra.
A fase inicial da psoríase dura ata 4 semanas.
Psoríase: etapa de progresión
Na etapa progresiva, as espiñas individuais fúndense nun punto común, formando as chamadas placas psoriásicas. Levántanse sobre a superficie da pel e están case completamente cubertas de pel. Nos bordos das placas psoriásicas hai un bordo rosa-vermello sen escamas.
A presenza dun bordo é un signo dunha etapa progresiva da enfermidade. O ancho do bordo é de 1-2 mm. A pel nela está inflamada e aseméllase ao papel pergamino na súa estrutura.
O bordo representa a área de expansión do punto. Esta é a pel que xa está inflamada, pero aínda non pelada. Despois dun tempo, tamén se cubrirá con escamas. E o parche expandirase para cubrir novas áreas da pel e formar un novo borde máis ancho.
Co desenvolvemento activo da enfermidade, as manchas adxacentes fúndense entre si. Nalgún momento pode formarse unha mancha vermella grande e inflamada no corpo humano.
As placas psoriásicas causan moita picazón, dando a unha persoa sensacións desagradables, perturbando o seu traballo, descanso e sono. Crecen, ocupan unha gran área e forman unha nova erupción na pel limpa e sa.
O principal sinal da etapa progresiva é a aparición de novas erupcións cutáneas. Axiña que como novas espiñas e manchas deixan de aparecer, comeza a seguinte etapa da psoríase: estacionaria. Esta aínda non é unha vitoria completa, pero xa é un xiro cara á recuperación.
Na fase de progresión, a psoríase case sempre vai acompañada de debilidade, fatiga, debilidade. A depresión é común. Temperatura posible.
A duración da etapa progresiva da psoríase pode ser longa, varios meses.
Psoríase: estadio estacionario
O principal sinal da etapa estacionaria é o cesamento da aparición de novas manchas e erupcións cutáneas. Ao mesmo tempo, a coceira tamén se debilita, faise máis soportable. A erupción perde a súa cor brillante, descolorase, faise invisible. Este é tamén un dos sinais de que o proceso se estabiliza.
Os bordes rosados que rodean as placas desaparecen a medida que a inflamación deixa de estenderse. Comeza a exfoliación activa e a curación, rexeneración de pel nova e sa.
Nótase a simple vista que a peladura aumenta na fase estacionaria. As escamas cobren por completo toda a superficie da mancha psoriásica, sen deixar espazo para os bordos. A psoríase adquire a característica aparencia escamosa que é xeralmente recoñecida polo público en xeral.
Non é perigoso un peeling extenso na fase estacionaria. Cando todas as células mortas saian da superficie da mancha psoriásica, a pel sa cunha lixeira sombra clara permanecerá no seu lugar.
Outros signos de progresión ou estabilización
Ademais da aparición de erupcións cutáneas, manchas e descamación, hai outros signos que se poden usar para xulgar o desenvolvemento da enfermidade. Esta é a natureza das sensacións de picor (fortes ou tolerables), estado xeral, estado de ánimo deprimido. E tamén a presenza de temperatura.
Na fase inicial, a comezón é variable e a erupción é incomprensible. Ademais, a picazón intensifícase todos os días. Na fase aguda da psoríase, faise intolerable. Interrompe o sono, o descanso, interfire co traballo. A persoa vólvese irritable porque as sensacións de coceira non lle dan a oportunidade de descansar.
Na etapa estacionaria, a picazón diminúe. Todos os días: unha persoa séntese mellor. O estado xeral da psique cambia, a negatividade e os ánimos depresivos debilitan. A duración da etapa estacionaria é de varias semanas, de 2 a 5.
Psoríase na fase de atenuación
A fase de esvaecemento da psoríase é a desaparición case completa de placas, manchas, vermelhidão, inflamación, comezón. Nesta fase da enfermidade, a psoríase só lembra a unha diferente pigmentación da pel. Parece máis lixeiro no lugar das antigas manchas psoriásicas. A superficie da pel sa ten un ton máis escuro.
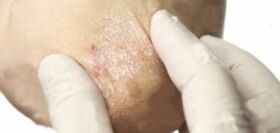
Nalgúns casos fórmase a chamada hiperpigmentación. A pel no lugar de manchas de psoríase non se fai máis clara, pero máis escura. En calquera caso, as diferenzas na pigmentación da pel serán visibles entre un ou dous meses.
Psoríase despois da recuperación: posibilidade de recaída
A posibilidade de reaparición da psoríase está determinada polo estilo de vida, a dieta, o estado de ánimo alérxico e o estado do corpo no seu conxunto. Tamén está determinado pola cantidade de toxinas no seu corpo, sangue, fígado. Podes reducir a probabilidade de que se repita a inflamación da pel se fortaleces o sistema inmunitario e limpas o corpo de toxinas no fígado, vasos sanguíneos e intestinos.
As recaídas estacionais da psoríase adoitan ser raras despois da limpeza. Unha persoa segue sendo susceptible á enfermidade, pero a probabilidade de que se produza redúcese notablemente.
Limpar o corpo de toxinas e tomar complexos de vitaminas e minerais contribúen a aumentar a inmunidade. Isto é especialmente importante se se usaron inmunosupresores durante o tratamento, na fase progresiva da psoríase. A súa necesidade debíase ao traballo de mediadores inflamatorios. Despois de suprimir a defensa autoinmune, é necesario restaurar o sistema inmunitario.
Manifestacións clínicas
A psoríase caracterízase por erupcións monomorfas en forma de pápulas (nódulos) de varios tamaños, cando se funden, fórmanse placas e poden estenderse por toda a pel.
Na aparición da enfermidade, na maioría dos casos, a erupción é limitada e está representada por placas individuais nos lugares da súa localización favorita (coiro cabeludo, superficie extensora do cóbado, articulacións do xeonllo, rexión do sacro, etc. ).
As placas están claramente delimitadas da pel sa, de cor rosa brillante ou vermello intenso, cubertas de escamas brancas prateadas e soltas, cando se raspan pode obter unha tríada de fenómenos característicos da psoríase: "mancha de estearina", "película terminal", "orballo sanguíneo". . .
Hai 3 etapas clínicas da psoríase: progresiva, estacionaria e regresiva.
Clasificación
Dependendo do grao do proceso inflamatorio, a localización predominante da erupción cutánea, a gravidade do estado do paciente e outros signos clínicos, hai psoríase en placa común, exudativa, artropática, pustular, eritrodermia psoriásica, psoríase dobre, psoríase das palmas e das plantas. Cómpre ter en conta que nun paciente poden existir simultaneamente distintas variantes clínicas.
A psoríase exudativa caracterízase por unha pronunciada reacción inflamatoria da pel, que se manifesta pola presenza de costras lamelares na superficie das placas, ás veces de varias capas, semellantes a un bolo de follado en aparencia (nestes casos, esta forma de psoríase chámase rupioide). Cando se eliminan as cortizas en escamas, exponse unha superficie chorante.
A psoríase artropática no cadro clínico ten, ademais das erupcións habituais da placa, lesións nas articulacións, a miúdo pequenas, distais, con menos frecuencia grandes.
A artropatía pode ocorrer en presenza de lesións na pel ou precederlles. A artrite psoriásica maniféstase por dor, inchazo e mobilidade limitada nas articulacións afectadas de diferentes graos de intensidade, desde artralxias menores das articulacións individuais ata lesións xeneralizadas e discapacidade dos pacientes. A posibilidade de psoríase artropática é maior en pacientes con manifestacións cutáneas graves (eritrodermia psoriásica, psoríase pustular), pero é posible unha combinación de dano articular grave con erupcións cutáneas relativamente limitadas.
A psoríase pustular pode xeneralizarse (Tsumbusha) e limitarse, con afectación das palmas e das plantas (Barbeira). Situacións estresantes, infeccións, terapia irracional xeral ou local contribúen á aparición desta forma grave de psoríase.
A psoríase pustulosa xeneralizada prodúcese con febre, leucocitose, aumento da VSS e un estado grave xeral. De súpeto, no contexto dun eritema brillante, aparecen pequenas pústulas superficiais, acompañadas de queimaduras e dor, pódense localizar na zona das placas comúns e sobre pel previamente inalterada. Os novos focos de pustulización parecen paroxísticos, ocupando grandes áreas da pel. As pústulas fusionadas provocan o desprendemento da epiderme en forma de "lagos purulentos", podendo desenvolverse eritrodermia.
A psoríase pustulosa limitada é máis común, a erupción localízase principalmente nas palmas e as plantas en forma de pústulas no fondo do eritema e da infiltración da pel. O curso, en comparación co xeneralizado, é máis suave, cun estado xeral satisfactorio, pero persistente, con recaídas frecuentes. Unha irritante terapia local é un factor provocador.
A eritrodermia psoriásica é unha forma severa de psoríase que se desenvolve coa progresión gradual do proceso psoriásico e a fusión de elementos da placa ata a derrota de toda a pel, caracterizada por hiperemia aguda, edema, infiltración da pel con abundante lamelar grande e pequeno, menos frecuentemente pelado de pitiríase. Adoita observarse subxectivo - picor grave. A enfermidade pode comezar coa eritrodermia. O estado xeral empeora (febre, debilidade, reacción dos ganglios linfáticos, insuficiencia cardíaca, deterioro da función hepática e renal, cambios nas análises de sangue, perda de cabelo, etc. ).
A psoríase dos pregamentos é máis común en nenos e anciáns, especialmente en pacientes con diabetes mellitus. As lesións localízanse nas axilas, baixo as glándulas mamarias, no perineo, pregamentos inguinais-femorais, no embigo e caracterízanse por bordos nítidos, vermello saturado e lixeira descamación.
A psoríase das palmas e das plantas pode existir illada ou simultaneamente con danos a outras áreas da pel, caracterízase pola formación de focos hiperqueratóticos con límites claros, cubertos de escamas difíciles de raspar e a presenza de gretas dolorosas. A característica tríada psoriásica é difícil de evocar.
Tres etapas clínicas da psoríase
Etapa progresiva. Baixo a influencia de factores provocadores (trauma, estrés psicoemocional, enfermidades infecciosas, métodos de tratamento inadecuados, etc. ), pode producirse unha agudización da enfermidade coa aparición de abundantes pequenos nódulos propensos ao crecemento periférico e a formación de placas de varios tamaños e contornos, que poden ser illados ouocupan grandes áreas da pel ata as lesións universais da pel.
Na etapa progresiva, é característico un síntoma dunha reacción isomorfa (fenómeno de Kebner), que se caracteriza polo feito de que as erupcións psoriásicas típicas aparecen no lugar da lesión, incluso menor.
Etapa estacionaria. Na etapa estacionaria, cesa a aparición de novos elementos e desaparece a tendencia ao crecemento periférico das placas existentes.
Etapa regresiva. A etapa regresiva caracterízase por unha diminución da intensidade da cor das placas, o seu aplanamento, unha diminución da descamación, infiltración, reabsorción de elementos coa formación posterior de focos de hipo ou hiperpigmentación no lugar de erupcións anteriores.
Tratamento
O tratamento da psoríase está dirixido a suprimir a proliferación de células epiteliais e eliminar o proceso inflamatorio e prescríbese tendo en conta os datos anamnésticos, a forma, a etapa, a prevalencia do proceso, as enfermidades concomitantes, a idade e o sexo do paciente, as contraindicacións a un determinado método de tratamento ou a droga.
Para manifestacións leves e limitadas de psoríase, é suficiente unha terapia externa local en forma de ungüento salicílico, preparados de naftalina, alcatrán ou ungüentos emolientes. As formas graves da enfermidade requiren un tratamento sistémico complexo co uso de desintoxicación, desensibilizantes, antiinflamatorios de diferentes grupos, métodos fisioterapéuticos de terapia, medicamentos externos, etc.
Nesta sección presentaranse os métodos e medios efectivos e dispoñibles e máis modernos para a terapia da psoríase.
Terapia sistémica
Hai peculiaridades na xestión de pacientes en diferentes etapas do proceso psoriásico. O tratamento da fase avanzada require un coidado especial. Durante este período, hemodez prescríbese por goteo por vía intravenosa, un 30 por cento. disolución de tiosulfato de sodio i / v, 10%solución de gluconato cálcico, con hipertensión concomitante, é aconsellable introducir unha solución de sulfato de magnesio; cremas emolientes ou 1-2 por cento úsanse externamente. pomada salicílica.
Retinoides aromáticos.Acitretina (neotigazona): un representante da segunda xeración de retinoides monoaromáticos úsase para tratar formas graves de psoríase nunha dose de 10 a 20-30 mg por día, dependendo da gravidade do proceso da pel. O mecanismo de acción da acitretina é inhibir a proliferación de células epidérmicas, normalizar os procesos de queratinización. O medicamento é especialmente eficaz en combinación coa terapia PUVA. Cando se prescribe acitretina, non se debe esquecer o seu efecto teratoxénico.
Citostáticos.O metotrexato úsase en casos de psoríase persistente e a presenza de contraindicacións a outros métodos de tratamento, ao ser un antagonista do ácido fólico, actúa sobre as células que proliferan activamente. Moi tóxico. Existen moitos métodos de aplicación, preferentemente administración intramuscular unha vez por semana baixo rigoroso control de laboratorio.
Inmunosupresores.A ciclosporina-A prescríbese en casos de psoríase grave e estendida resistente a outros tipos de terapia. Este medicamento ten un efecto inmunosupresor, ten un efecto inhibitorio nos procesos de crecemento celular, inhibe a secreción de linfocitos activados de citocinas e a expresión de receptores para a interleucina 1 nas células inmunocompetentes. Con psoríase, prescríbese a razón de 5 mg por 1 kg de peso corporal por día.
Os antiinflamatorios non esteroidesprescríbense para a psoríase artropática, así como para a redución da inflamación aguda na psoríase exudativa e na eritrodermia. As doses diarias de medicamentos e a duración do tratamento dependen da intensidade da síndrome da dor, do grao de inflamación e da tolerancia individual.
O uso de corticosteroides sistémicos no tratamento da psoríase considérase inadecuado, leva ao desenvolvemento de formas tórpidas da enfermidade resistentes a varios tipos de terapia. En casos de psoríase artropática grave, é posible a administración intraarticular de corticoides prolongados, a dose e a duración do tratamento dependen do tamaño da articulación afectada e do grao de inflamación.
Tratamentos de fisioterapia.Un dos métodos de tratamento máis eficaces é a terapia PUVA ou fotoquimioterapia (PCT). O PCT é un uso combinado de radiación ultravioleta de onda longa (lonxitude de onda de 320 a 420 nm) e medicamentos fotosensibilizantes da furocumarina. O uso de fotosensibilizadores débese á súa capacidade para aumentar a sensibilidade da pel aos raios ultravioleta e estimular a formación de melanina. A terapia PUVA leva á inhibición da proliferación celular, a supresión da queratinización patolóxica, afecta o metabolismo das prostaglandinas, a permeabilidade das membranas celulares. O pico do efecto fotosensibilizante prodúcese 1-3 horas despois de tomar 8-metoxipsoraleno. A dose do medicamento selecciónase tendo en conta o peso do paciente. Os trámites libéranse 3-4 veces á semana, durante un curso de 20-25 sesións.
O PCT local tamén se usa co uso de fotosensibilizadores externos.
O uso combinado de terapia PUVA e retinoides chámase terapia Re-PUVA. Ten o maior efecto clínico en casos de psoríase grave.
Fototerapia selectiva (SFT): irradiación ultravioleta no espectro de onda media (280-320 nm de lonxitude de onda) sen tomar fotosensibilizadores. SFT úsase para manifestacións menos pronunciadas da enfermidade, a presenza de contraindicacións para o nomeamento de terapia PUVA.
Como recoñecer a psoríase nunha fase inicial
O tratamento para a psoríase é máis eficaz na fase inicial. Polo tanto, é tan importante facer un diagnóstico a tempo. Só un dermatólogo pode dicir se ten psoríase ou algunha outra enfermidade da pel. Non obstante, vostede mesmo pode recoñecer esta enfermidade por si mesmo por varios signos característicos:
- Na maioría das veces, a psoríase maniféstase inicialmente nos pregamentos dos brazos e das pernas, na liña do cabelo ou onde a roupa está firmemente en contacto co corpo ou frota baixo o cinto dos pantalóns, varias cintas elásticas ou correas.
- Ao aparecer a enfermidade, aparece unha erupción moi picante, cuberta de escamas de pel gris ou prateada, que se eliminan moi facilmente.
- Se eliminas a báscula, verás unha pel fina, brillante e lixeiramente húmida debaixo.
- Se rasca a placa con algo así como unha espátula, eliminando as escamas, aparecerá sangue na mancha en forma de pequenas gotiñas. Non obstante, é mellor non usar este último método para a autodeterminación da psoríase: é moi doado infectala.
Para unha confianza completa, cómpre consultar a un médico, xa que os propios pacientes a miúdo confunden a psoríase con varios tipos de lique ou dermatite alérxica e usan medicamentos inadecuados para o tratamento.
Que facer se atopas síntomas da fase inicial da psoríase?
A psoríase non se pode curar dunha vez por todas, polo que o principal obxectivo da terapia é lograr unha remisión estable e máis longa posible. Debe ter en conta que, sen un tratamento axeitado, a psoríase crónica rapidamente: as exacerbacións poden ocorrer ata 9 veces ao ano, cunha duración de ata 15 días.
Que facer se sospeita que ten psoríase? Moitas veces as persoas, descubrindo por si mesmas signos desta enfermidade, cometen un gran erro recorrendo á "artillería pesada": pomadas hormonais (os chamados glicocorticosteroides tópicos ou THCS), sen consultar a un médico. Normalmente, os pacientes explican este paso polo feito de que supostamente escoitaron de amigos que eses fondos axudan rapidamente. Este é un gran erro.
Cal é o perigo desta automedicación? As pomadas hormonais para a psoríase teñen moitos efectos secundarios e contraindicacións. É moi desexable usalos sen a estricta recomendación dun médico sobre a duración do uso, a frecuencia, a área de aplicación no corpo, sen ter en conta as características individuais do seu corpo.
Para un tratamento eficaz da psoríase precoz, débense empregar axentes non hormonais como o piritione de cinc. O piritione de cinc ou cinc activo é un remedio moi eficaz para o tratamento da psoríase, que ten un efecto complexo:
- suprime o exceso de proliferación e inflamación de células da pel, reducindo a descamación e a formación de placa psoriásica;
- alivia a coceira;
- protexe a pel danada contra infeccións bacterianas e micóticas;
- restaura a capa lipídica e as funcións protectoras da pel.

























